Le mercredi 10 janvier 2019, à ma prise de garde, je reçois une dame nommée Florence qui était inquiète de son état de santé. A cette soirée-là, cette dame d’une vingtaine d’année me raconte une histoire étonnante. Je reste tranquille en écoutant cette dernière. Elle me fait comprendre que depuis six mois, elle a régulièrement eu ses menstrues et n’a eu qu’une seule fois des relations intimes avec son mari. Les maux de ventre répétitifs ces derniers jours l’ont conduite à aller réaliser un examen de l’échographie qui découvre qu’elle est enceinte de six mois environ. Comment est-ce possible ? Sur ce, je lui ai demandé de me montrer l’échographie qu’elle a faite. Une fois qu’elle me remette les résultats de cette échographie, je fais une lecture sommaire du contenu. La conclusion est bien formelle. Nous pouvons retenir qu’elle a une grossesse monofoetale évolutive au terme échographique de six mois avec un placenta recouvrant totalement de grade 3. C’est ce qui a tiré mon attention. Je donne quelques explications à mon invitée pour qu’elle puisse comprendre d’où proviennent les maux de ventre dont elle souffle. Je lui ai fait par la suite une esquisse de coquille qui illustre bien son problème et lui montre la gravité. Ensuite j’examine très vite dame Florence. Le diagnostic posé à l’échographie a été confirmé. Je présente ensuite son dossier à mes supérieurs hiérarchiques. Ces derniers l’ont immédiatement pris en charge et dit à dame[U1] Florence qu’elle ne peut plus rentrer chez elle. Elle est dans la foulée hospitalisée jusqu’à ce que sa grossesse puisse aller à terme et c’est après son accouchement qu’elle pourra être libérée.
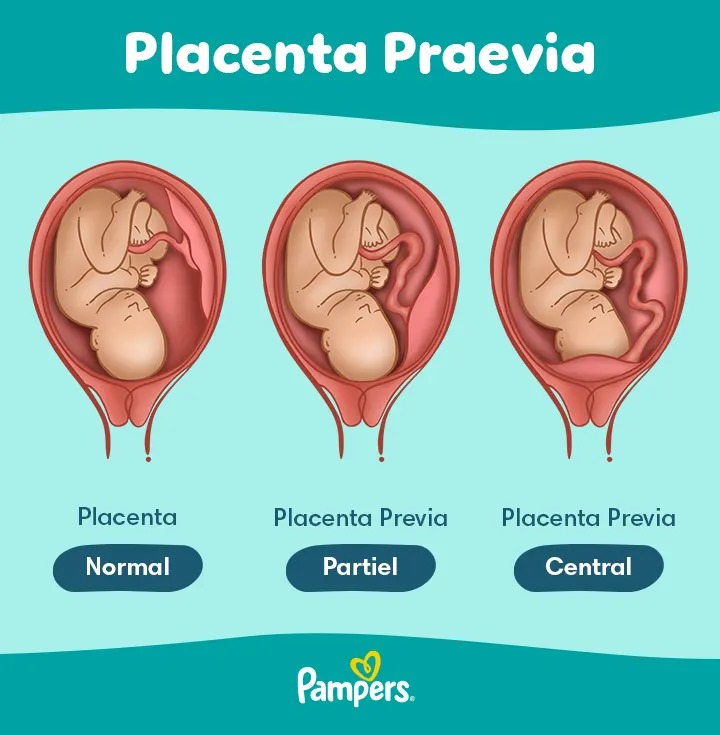
Que ce que le placenta preavia ?
Le placenta prævia est l’implantation du placenta sur ou à proximité de l’orifice, sur l’orifice interne du col. Il se manifeste généralement par des saignements vaginaux indolores. Après 20 semaines de grossesse, la source du saignement dans le placenta prævia est maternelle. Il se produit lorsque le placenta (après la naissance) se fixe dans la partie inférieure de l’utérus, recouvrant parfois complètement le col de l’utérus. Cela peut provoquer des saignements abondants pendant la grossesse ou au moment de l’accouchement. Le placenta normal est un organe d’échange entre le fœtus et la mère, expulsé après l’accouchement au cours de la délivrance.
Les signes cliniques du placenta prævia
Les saignements vaginaux de couleur rouge vive et indolore (sans douleur) au cours de la seconde moitié de la grossesse. Le saignement peut devenir très important et mettre en danger la vie de la mère.
Causes du placenta prævia
Nous avons : Antécédant de grossesse multiple (être enceinte plusieurs fois), antécédent d’accouchement par césarienne (bénéficie des accouchements par césarienne), une anomalie structurelle de l’utérus telle que les fibromes, la myomectomie (comme multiples procédures d’ablation de fibrome utérine) ou de la dilatation et curetage, tabagisme, être enceinte des jumeaux triple ou plus (naissances multiples), âge avancé.
Conséquences du placenta prævia
Nous pouvons avoir une anomalie de la présentation fœtale (le fœtus peut être transversale : ne peut avoir une bonne position qui peut ne pas faciliter l’accouchement.). Le fœtus peut ne pas grandir en temps prévu (retard de croissance intra utérine). Il y a aussi une insertion velamentateuse du cordon ombilical , vasa prævia (les vaisseaux sanguins qui relient le cordon ombilical au placenta peuvent empêcher le fœtus de sorti par l’ouverture du col de l’utérus).si la femme a déjà présenté un placenta prævia avec un accouchement par la césarienne augmente le risque excessive du placenta sur l’utérus ( le placenta accréta) . Ce dernier fat partir des troubles du spectre du placenta accreta. Ces troubles sont différents selon l’intensité de la fixation du placenta sur l’uterus. La mère peut saigner jusqu’à ce que son pronostic vital puisse être touché. Le placenta prævia empêche l’accouchement par la voie basse.
Conseils et traitements
Il faut réaliser l’échographie chez toutes les femmes car elle permet de confirmer le diagnostic et d’anticiper les éventuelles complications liées à cette pathologie. La femme enceinte doit toujours partager ses problèmes de santé avec son époux, son médecin ou sa sage-femme traitant. Lorsque la femme saigne, il faut aller immédiatement dans un centre de santé et ne jamais remettre à demain le saignement même une trace chez la femme enceinte.
Le traitement : La femme doit rester aliter tout au long de sa grossesse dans un centre hospitalier sous haute surveillance. Pour le plan d’accouchement, la césarienne est la mieux indiquée et elle se fait dans un centre de santé par un agent de santé assermenté et qualifié.
Eve Mireille AFFANOU
Sage-femme diplômée d’Etat/ Echographiste
Déléguée du personnel du CHU-MEL
.
[U1]Rer.
